DRG医疗服务绩效应用
2023-05-10 11:30:39 0 举报
AI智能生成
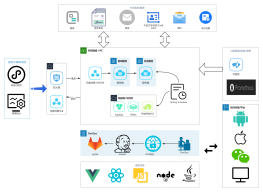
DRG医疗服务绩效应用,包括绩效评价角度,付费方式,数据上传及结算流程以及DRG的监管考核指标介绍
模板推荐
作者其他创作
大纲/内容
0 条评论
下一页